郑州大学力学与工程科学学院
摘要: 骨折愈合是一个复杂而独特的病理生理过程,对骨折愈合原理和过程的研究,国内外医学界尚无统一定论。本文对目前医学界公认的几种骨折愈合原理理论作了综述,并提出了一种新型髓内钉的设计实例—套管式髓内钉。
关键词 骨折,愈合原理,髓内钉,设计
1骨折愈合原理
1.1 传统理论
1)肉芽组织修复期 骨折端毛细血管侵入,血肿机化并逐渐演变成肉芽组织,历时2—3周。临床上骨折部位仍有肿、痛,骨折端仍存在有一定弹性的成角活动,X线有少量膜内骨化影。
2)骨痂形成期 骨外膜的膜内骨化及骨内膜的膜内骨化过程,骨折两端骨化部分逐渐接近并会合,同时骨折部位血肿,经肉芽组织过程形成软骨也开始骨化,此期为伤后6--10周。临床上骨折局部无水肿、无压痛、无异常活动。
3)骨折愈合期 骨痂范围与密度逐渐增加。骨痂内新生骨小梁逐渐增加,排列趋于规则。骨痂与骨质界线不清,骨折线消失。但髓腔被骨痂封闭。此期为伤后8--12周。
4)塑型期 骨结构按照力学原则重新改造,多余骨痂被吸收,髓腔可重新开放。骨折痕迹基本消失。一般需伤后1--2年。
1.2 McKibbin理论
1)外力冲击期:从撞击导致骨折的瞬间起至能量完全消散为止,能量全部被骨所吸收,时间短暂。
2)炎症反应期:骨折端与邻近软组织出血,形成血肿。由于血液供应受到破坏,骨折端开始坏死。周围的软组织发生急性炎症反应,表现为血管扩张、血浆渗出和炎性细胞浸润。这一阶段持续数周之久。
3)骨诱导期:原本没有成骨作用的细胞在某些物质或因素的刺激下变得活跃而具有成骨效应。
4)软骨痂期:骨折局部细胞大量增加,毛细血管大量长入,血肿机化,骨膜下成骨开始,骨断端间软骨母细胞出现。临床表现为肿胀疼痛减退并消失,骨断端有纤维或软骨组织连接,异常活动消失达到初步愈合。此阶段需要三周。
5)硬骨痂期:骨痂从纤维软骨性组织经骨化转变为纤维骨或交织骨,破骨细胞活跃。骨愈合程序基本完成。这阶段相当于临床和X线表现的骨折愈合,一般需3--4个月。
6)塑形期:交织骨形成后,通过替代与修复逐渐演变成板层骨。在骨折的塑形期,根据应力分布进行骨的改建,吸收过多的骨膜下骨,清除髓腔内的骨痂。骨的改建过程直到骨骼的力学强度完全恢复正常为止。此阶段需1~2年。
1.3 White等理论
1)由血肿转化为肉芽组织,骨折部位连接不牢,强度不够,当承受一定的外力作用时会在原骨折处折断。
2)骨折部的连接较前期要相对牢固,有骨痂形成且硬度逐渐增加。当遭受外力作用时仍在原骨折处折断。
3)骨痂已充分钙化并具有与正常骨质相当的强度,遭受外力作用时原骨折处及未骨折处均可发生折断。
4)骨折愈合部位骨痂的强度要高于正常骨质,外力打击时骨折仅发生在原来未骨折处。这种骨折愈合方式为临床上大多数骨折的愈合形式,又称为二期愈合。
2 骨折愈合的影响因素
骨折愈合是一个复杂而独特的病理生理过程,各种因素互相影响、互相作用。其中,局部影响因素包括骨折类型和程度、局部的血液供应、骨折端的稳定程度及内固定的选择、生物电、氧张力、局部因子、局部用药等;全身性因素包括如生长激素、甲状腺素、维生素A和维生素D、胰岛素等能促进骨折愈合的全身性因素以及酗酒、某些全身性药物、全身性疾病或营养不良等延迟或抑制骨折愈合的全身性因素等。
3 髓内钉的分类
髓内钉是放置在骨髓腔内,帮助骨折部位恢复其力学完整性的耐腐蚀杆状骨科内固定器械。髓内钉治疗骨折的优点有:微创、应力遮挡率低、能实现坚强固定和动力化固定、可进行早期的功能锻炼和负重等。髓内钉从诞生至今已经拥有了许多种类:
1)常规髓内钉和弹性髓内钉 即普通(标准)髓内钉,没有横孔,不能使用交锁螺钉或分叉钉固定。如早期的Küntscher钉、V形钉、梅花钉(SN)、Rush钉、Ender钉、Lottes钉和双矩形弹性髓内钉等;
2)交锁髓内钉 交锁螺钉或分叉钉能有效控制旋转,防止扭转刚度的急剧下降,另外还可以满足坚强固定和动力化固定。带锁髓内钉的出现使得不能用常规髓内钉和钢板治疗的严重粉碎性骨折也能得到很好的固定。如Küntscher交锁髓内钉、Grosse-Kempf交锁髓内钉(G-K钉)、Brooker-Wills钉(B-W钉)等;
3)自锁髓内钉 是在交锁髓内钉的基础上部分或完全去除锁定螺钉并附加自锁装置,可简化或免去远端锁定过程,从而减少射线辐射,降低手术成本,简化手术规程。如自动空心分叉交锁加压髓内钉(AFLN)、自动开叉交锁加压髓内钉(ALN)、叉型股骨自锁髓内钉(TSIFN)等。
4 髓内钉设计实例
研究表明,在骨折愈合早期,持续加压是有利的,而中后期根据Wolff定律,局部应力、应变对成骨细胞、破骨细胞的形成有刺激作用,是骨折愈合的重要促进因素。因此,理想的内固定物应该是:在骨折早期具有坚强固定,避免发生二次骨折;在后期采用动力化固定,可以消除应力遮挡,避免固定端骨质疏松的发生。套管式髓内钉很好的满足了这些要求,并为髓内钉的设计和骨折固定方法提供了新的思路:
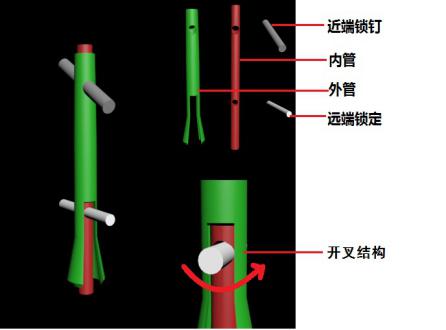
图1 套管式髓内钉结构示意图
1)在骨折愈合前期,将弹性模量较大的内管和弹性模量与骨骼近似的外管同时打入髓腔,近端用锁钉固定内外管,远端锁钉穿过外管的开叉结构固定内管,外管两侧开叉自锁,依靠和髓腔壁的摩擦力固定;且远端锁钉在开叉结构部位能卡住外管,防止旋转,实现了前期的坚强固定。
2)在骨折愈合到需要动力化的后期,将近端锁钉取下,取出外管后再将近端锁钉重新打入。此时髓腔内只留下直径小于髓腔、弹性模量和骨骼近似的内管,固定强度有所减弱,存在微动。
5 结语
随着医学技术的发展和临床实践积累,可吸收内固定材料正在得到研究,并应用于临床。有朝一日,髓内钉由可吸收材料制成,无需再取出,材料的吸收时间和骨折愈合的时间相吻合;在骨折愈合牢固能抵抗少量的负荷后,材料开始降解成对人体无害的小分子,最终被吸收或排出体外,使骨折部位逐渐承担负荷,从而促进骨骼再塑性,避免了病人再次手术取出内固定物之苦。
参考文献
[1] 吴岳嵩,禹宝庆.现代髓内钉外科学.上海:第二军医大学出版社.2003:16,28-32
[2] 刘振东.骨折愈合原理. 人民军医出版社, 2012-08-01