广西忻城县人民医院 广西忻城 546200
【摘要】目的:探讨腹腔镜下全子宫切除术的治疗效果及对胃肠功能、盆底功能的影响。方法:选取2017年1月-2018年12月,到我院进行治疗的72例全子宫切除手术患者,按入院先后随机分为观察组、对照组各36例,观察组采取腹腔镜下全子宫切除术,对照组采取开腹全子宫切除术。结果:观察组的出血量、下床活动时间、住院时间、肠鸣音恢复、肛门排气、排便及术后进食时间、压力性尿失禁发生率均优于对照组(P<0.05)。结论:与开腹手术相比,腹腔镜手术具有明显的微创优势,术后胃肠功能恢复更快,住院时间更短,且对盆底功能影响更小,具有推广价值。
关键词:腹腔镜;全子宫切除术;子宫肌肿瘤;子宫腺肌病
子宫肌瘤、子宫腺肌病是威胁女性身心健康的常见疾病,长期患病对女性健康危害较大。目前,临床上常采取全子宫切除术进行治疗,临床有效率超过90%[1]。以往进行全子宫切除术主要采用开腹手术方式,对患者损伤较大,且可能诱发多种并发症,而腹腔镜手术则能够在保障手术效果的前提下,达到微创治疗的目的。为进一步分析腹腔镜手术方案的临床优势,我们于2017年1月至2018年12月,对36名患者采取腹腔镜下全子宫切除术治疗,取得显著效果,现报道如下。
1.资料与方法
1.1一般资料
选取2017年1月-2018年12月,入院治疗的子宫肌瘤、子宫腺肌病患者共72例,所有患者均已经过超声检查,结合病史及临床体征,符合子宫腺肌症、子宫肌瘤等诊断标准,无手术禁忌症,制定全子宫切除手术方案,让患者及家属对本次研究方法、目的等签署知情同意书。已排除合并消化系统疾病、盆底功能障碍、凝血功能障碍、肝肾功能障碍或恶性肿瘤患者。根据手术方案不同,将患者分为两组。观察组36例,年龄42~73岁,平均年龄(63.94±9.89)岁,术前平均子宫体积(176.24±55.45)cm3。对照组36例,年龄43~72岁,平均年龄(63.55±10.10)岁,术前平均子宫体积(175.56±54.95)cm3。两组的年龄、子宫体积、病程等无显著性差异,有可比性(P>0.05),有可比性。
1.2方法
观察组采取腹腔镜手术治疗,建立二氧化碳气腹,压力控制在12mmHg,采取三孔操作法,置入腔镜器械,充分游离并暴露子宫及两侧附件,将子宫及宫旁组织切除,术中注意电凝止血。对照组患者采取开腹手术治疗,患者取仰卧位,于腹部正中做手术切口,切除子宫及附件,注意止血及周围组织保护。两组患者手术后均给予补液、抗感染等对症治疗。
1.3评价标准
对比两组患者的相关围手术期指标、胃肠道功能恢复情况以及压力性尿失禁发生率。压力性尿失禁使用Gaudenzs问卷调查评价,25~35分为重度,16~24分为中度,14~15分为轻度。
1.4统计学方法
采取SPSS21.0进行数据处理,尿失禁发生率等计数资料以(%)表示,围手术期指标等计量资料以(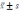
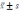 )表示,采取X²或t检验,P<0.05表示差异,有统计学意义。
)表示,采取X²或t检验,P<0.05表示差异,有统计学意义。
2.结果
2.1围手术期指标对比
观察组患者的出血量明显低于对照组,且下床活动时间、住院时间短于对照组(P<0.05),见表1。
表1 两组患者围手术期指标对比(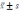
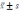 )
)
| 组别 | 例数 | 手术时间/min | 出血量/ml | 下床活动时间/h | 住院时间/d |
| 观察组 | 36 | 105.69±12.55 | 54.86±10.73 | 28.25±5.45 | 4.24±1.18 |
| 对照组 | 36 | 102.23±11.26 | 36.68±12.92 | 34.62±6.98 | 6.07±1.56 |
| t | -- | 1.231 | 6.495 | -4.316 | 9.386 |
| P | -- | >0.05 | <0.05 | <0.05 | <0.05 |
2.2胃肠道功能恢复情况对比
观察组患者肠鸣音恢复、肛门排气、排便及术后进食时间均明显短于对照组(P<0.05),见表2。
表2 两组患者胃肠道功能恢复情况对比(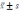
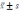 ,h)
,h)
| 组别 | 例数 | 肠鸣音恢复 | 肛门排气 | 排便时间 | 术后进食 |
| 观察组 | 36 | 33.48±6.63 | 36.42±5.79 | 42.73±6.38 | 38.64±5.56 |
| 对照组 | 36 | 40.62±6.51 | 45.25±6.09 | 48.58±5.98 | 45.72±7.11 |
| t | -- | -4.611 | -6.305 | -4.014 | -4.706 |
| P | -- | <0.05 | <0.05 | <0.05 | <0.05 |
2.3压力性尿失禁发生情况对比
观察组患者发生压力性尿失禁2例(5.56%),轻度1例,中度1例;对照组发生8例(22.22%),轻度4例,中度3例,重度1例,差异明显(X²=4.18,P<0.05)。
3.讨论
子宫肌瘤是女性生殖器中最常见的一种良性肿瘤,确切病因尚未明确,可能与雌激素受体敏感性改变、遗传因素等均相关。研究发现[2],35岁以上女性的子宫肌瘤发生率可升高3~4倍。目前,临床上主要采取手术方案治疗该病,但在手术方案的选择上,还存在一定的争议。传统手术方式主要为开腹手术,会对机体产生较大的机械性损伤,术中出血量较高,严重影响患者的胃肠道功能,术后需要较长时间恢复。且有报道称[3],2.5%的开腹手术患者可能出现切口预后不良,1.8%的患者可能出现严重胃肠功能障碍,不仅延长了住院时间,还增加了患者的痛苦,在一定程度上限制了其临床应用。
腹腔镜技术是近年来广泛应用于临床的微创技术,与开腹手术相比,能够降低术中出血量,减少机体创伤[4]。同时,显微操作技术的应用,可提高术野质量,能够避免肠管组织、宫旁组织分辨不清引起的副损伤。以往有研究显示[5],腹腔镜手术能够取得与开腹手术相近的治疗效果,且并发症更少。在本次研究中,观察组患者的出血量明显低于对照组,下床活动时间、住院时间短于对照组(P<0.05),且患者肠鸣音恢复、肛门排气、排便及术后进食时间均明显短于对照组(P<0.05),压力性尿失禁发生率低于对照组(P<0.05),提示腹腔镜手术更加有利于患者胃肠功能恢复,减少盆底功能障碍发生,分析其原因,主要是由于腹腔镜手术机械性刺激更小,可在短时间内恢复肠道蠕动。
综上所述,与开腹手术相比,腹腔镜手术具有明显的微创优势,术后胃肠功能恢复更快,住院时间更短,且对盆底功能影响更小,具有推广价值。
参考文献:
[1]詹凤丽,吴月莲,赵仁峰.全子宫切除术对性功能的影响及治疗研究进展[J].广西医学,2018,40(24):2945-2948.
[2]刘丽娜.腹腔镜辅助阴式全子宫切除术在巨大子宫肌瘤治疗中的应用价值[J].中国医疗器械信息,2018,24(24):30-31.
[3]张广平,廖亚男.腹腔镜下保留盆腔自主神经的广泛性子宫切除术对早期宫颈癌的应用效果研究[J].中国实用医药,2018,13(35):28-30.
[4]张灿英,娄艳辉,崔竹梅,等.腹腔镜下保留盆腔自主神经的根治性全子宫切除术与术后膀胱功能恢复的相关性[J].青岛大学学报(医学版),2018,54(03):309-312.
[5]付小红.腹腔镜下全子宫切除术对患者的治疗效果及胃肠道功能恢复的影响[J].中国当代医药,2017,24(35):71-73.